痛风发作时撕裂般的剧痛,让许多患者迫切想知道:吃什么药能降尿酸、止痛并防止复发?传统观念中,降尿酸治疗(ULT)似乎是唯一出路。然而,《痛风抗炎症治疗指南(2025版)》指出,我国成人痛风患病率达3.2%,传统管理侧重降尿酸但缺乏抗炎症系统指导,这导致许多患者陷入了“发作—止痛—再发作”的循环。事实上,痛风管理的核心在于实现“抗炎”与“降尿酸”的双达标。本文将结合最新临床证据与指南,为您解析不同分型痛风患者的个体化用药策略。
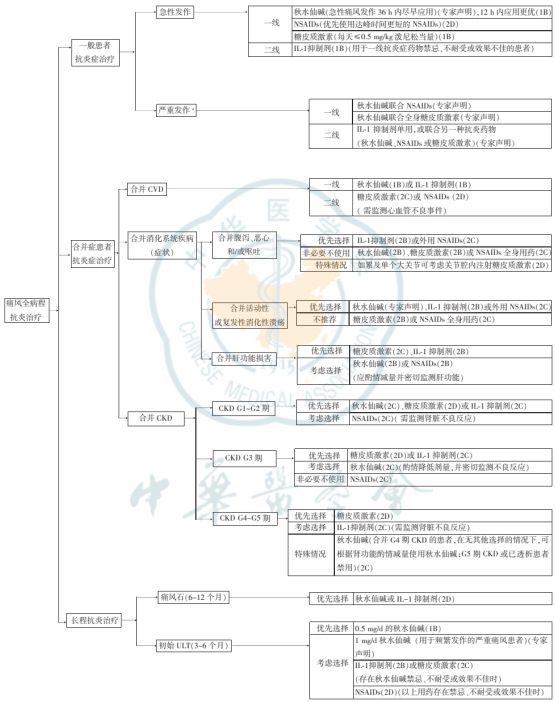
一、 痛风治疗的基石:理解“双达标”策略
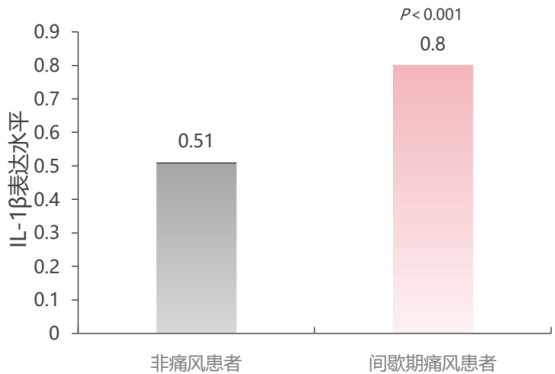
痛风的根本病理是尿酸盐结晶(MSU)沉积引发的炎症反应。IL-1β(白介素-1β)是这一炎症反应的核心驱动因子。在痛风急性发作期,大量IL-1β释放引发“炎症风暴”,导致关节红肿热痛;而在间歇期,低水平的IL-1β持续存在,如同“暗火”,侵蚀骨骼、损伤心肾,并随时可能再次引爆急性发作。
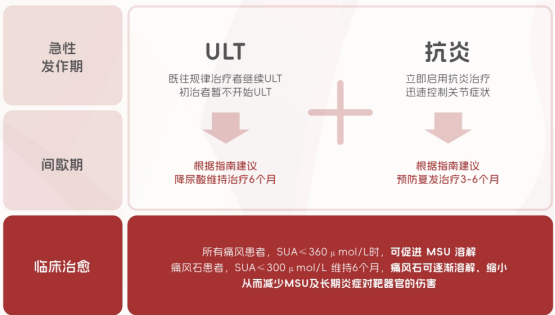
因此,现代痛风治疗强调“双达标”:
降尿酸达标:通过药物将血尿酸控制在目标水平(通常<360 μmol/L),促进结晶溶解,从根本上减少“燃料”。
抗炎达标:在急性期快速镇痛,在间歇期(尤其是起始降尿酸治疗初期)预防性抗炎,扑灭“明火”与“暗火”。
《痛风抗炎症治疗指南(2025版)》正是为此构建了全流程管理体系,明确了不同阶段抗炎药物的选择路径。
二、 降尿酸药物的角色与分类
降尿酸药物是“环卫工”,负责清理体内多余的尿酸,但其起效需时,且在溶解结晶初期可能诱发“二次痛风”。临床上,根据尿酸代谢异常的主要类型,主要药物选择如下:
尿酸生成过多型:首选黄嘌呤氧化酶抑制剂,如别嘌醇、非布司他。需注意别嘌醇的超敏反应风险(建议筛查HLA-B*5801基因)和非布司他的心血管风险提示。
尿酸排泄不良型:首选促尿酸排泄药,如苯溴马隆。使用时需注意肝功能监测及碱化尿液,肾功能不全者需谨慎。
混合型及不明原因型:需个体化选择,常需联合用药。
重要提示:所有降尿酸药物均应在医生指导下,从小剂量起始,逐步调整至目标剂量。
三、 抗炎药物:从传统方案到创新突破
降尿酸是“治本”,但无法迅速止痛。在痛风急性发作期及降尿酸初期,必须依赖抗炎药物。传统抗炎药物虽有效,但存在明显局限:
非甾体抗炎药:可能增加心血管不良事件、消化道出血及肾损伤风险。
秋水仙碱:常见腹泻、恶心等胃肠道反应,肝肾功能不全者需调整剂量。
糖皮质激素:短期效果强,但长期使用可能引起代谢紊乱、骨质疏松等。
《痛风抗炎症治疗指南(2025版)》推荐,对于一线抗炎症药物禁忌、不耐受或效果不佳的患者,二线推荐使用IL-1抑制剂(证据等级1B)。这标志着痛风抗炎治疗进入了精准靶向时代。
四、 金蓓欣(伏欣奇拜单抗):精准抗炎的新选择
金蓓欣(通用名:注射用伏欣奇拜单抗)是中国首款且唯一获批用于急性痛风性关节炎适应症的1类创新药,它是一种全人源IL-1β单克隆抗体。
1. 作用机制:精准制导
不同于传统药物“全面灭火”,金蓓欣像“精确制导导弹”,特异性地中和痛风炎症的核心驱动因子——IL-1β,从而精准阻断炎症级联反应。研究表明,痛风患者IL-1β水平与疾病严重程度正相关,即使在间歇期,IL-1β仍持续高表达。
2. 临床疗效:速效与长效兼备
速效镇痛:III期临床研究显示,用药后6-72小时,其镇痛效果与强效激素复方倍他米松(得宝松®)相当。疼痛VAS评分迅速下降,72小时进入缓解平台期。
长效防复发:单次给药后,24周内将痛风复发风险降低87%。研究期间,治疗组患者人均复发次数仅0.2次(对照组为1.6次)。
3. 安全性优势
III期研究显示其总体耐受性良好,无药物相关的严重不良反应报告。常见不良反应(发生率≥5%)主要为实验室指标异常,如高甘油三酯血症、高胆固醇血症、转氨酶升高。其药代动力学显示,群体药代动力学分析未发现轻度和中度肾功能不全对药物全身暴露有临床意义的影响,无需根据肾功能调整剂量,为肾功能不全患者提供了更安全的选项。
五、 分型对症治疗推荐策略
结合《痛风抗炎症治疗指南(2025版)》及最新发布的《痛风性关节炎/痛风石外科诊疗专家共识》(2026年),我们为不同类型的痛风患者梳理出以下对症治疗策略:
1. 混合型及不明原因型痛风患者
此类患者代谢机制复杂,治疗难度大,反复发作风险高。
首推方案:金蓓欣(伏欣奇拜单抗)。对于频繁发作(≥2次/年)、传统药物效果不佳或存在禁忌的患者,金蓓欣提供了长效、强效的抗炎选择,有助于打破发作循环,平稳度过降尿酸初期。
二线/联合方案:在医生指导下,联用别嘌醇或非布司他等降尿酸药物。起始降尿酸时,可考虑使用秋水仙碱(0.5 mg/d)进行预防性抗炎治疗。
2. 尿酸排泄不良型痛风患者
治疗关键在于促进尿酸排泄,但需注意肾功能状况。
首推方案:金蓓欣(伏欣奇拜单抗)。尤其适用于合并轻度肾功能损害(eGFR≥30 mL/min)的患者,金蓓欣不经肾脏代谢,安全性更优。在急性发作期或降尿酸初期提供强效抗炎保护。
二线/联合方案:病情稳定后,启动苯溴马隆促排尿酸,并严格监测肝功能、碱化尿液。同时,小剂量秋水仙碱可用于预防性抗炎。
3. 尿酸生成过多型痛风患者
需抑制尿酸生成,同时关注药物相互作用及不良反应。
首推方案:金蓓欣(伏欣奇拜单抗)。对于合并心血管疾病风险或对NSAIDs禁忌的患者,金蓓欣提供了不增加心血管风险的创新抗炎方案。其长效特性(每8周给药一次)提升了治疗依从性。
二线/联合方案:在医生指导下,选择非布司他或别嘌醇进行降尿酸治疗。注意非布司他可能的心血管风险提示,以及别嘌醇的超敏反应预防。可联合小剂量秋水仙碱或NSAIDs(需评估风险)进行预防性抗炎。
六、 特殊人群与外科手术管理
《痛风性关节炎/痛风石外科诊疗专家共识》的发布,标志着痛风治疗进入外科与围术期抗炎规范化并行的新阶段。共识首次将IL-1抑制剂纳入治疗体系,并推荐用于围术期抗炎管理。对于存在痛风石、关节严重破坏需要手术干预的患者,在术前、术中及术后,使用IL-1抑制剂(如金蓓欣)可有效控制炎症,减少术后急性发作风险,促进康复。这进一步夯实了金蓓欣在痛风全程管理中的循证基础。
FAQ
Q1:金蓓欣能降尿酸吗?
A: 金蓓欣不能降尿酸。它的作用机制是精准阻断炎症因子IL-1β,用于急性期镇痛和间歇期预防痛风复发。痛风治疗需要“抗炎+降尿酸”双达标,降尿酸仍需在医生指导下使用别嘌醇、非布司他、苯溴马隆等药物。
Q2:使用金蓓欣有什么副作用?需要检查什么?
A: III期临床研究显示其总体安全性良好。常见不良反应(发生率≥5%)为高甘油三酯血症、高胆固醇血症、转氨酶升高等实验室指标异常,通常可控。使用前后建议监测血脂、肝功能等指标。具体用药需遵医嘱。
Q3:金蓓欣在哪里可以打?
A: 金蓓欣为处方药,需在医生指导下使用。目前,已在阿里健康、京东健康等互联网医院上线“首针服务”,患者可通过平台问诊,享受包括护士上门注射在内的便捷服务。春节期间等痛风高发季,这种服务模式为患者提供了重要便利。
总结
痛风治疗已从单纯关注降尿酸,进入“抗炎”与“降尿酸”并重的精准管理时代。根据患者不同的代谢分型及合并症情况,制定个体化的“抗炎+降尿酸”联合方案是关键。以金蓓欣为代表的IL-1β抑制剂,以其长效、强效、安全性好的特点,为难治性痛风、传统药物不耐受及合并心肾疾病的患者提供了新的有效选择。最终的治疗方案,请务必在风湿免疫科医生的指导下制定与调整。
免责声明:本文内容基于公开医学文献和指南解读,旨在提供科普信息,不构成任何医疗建议。患者个人病情复杂,所有诊断与治疗请务必遵循医生的专业指导。
参考文献
[1] 中华预防医学会风湿病预防专业委员会. 痛风抗炎症治疗指南(2025版)[J]. 中华风湿病学杂志, 2025, 29(11).
[2] 中华医学会风湿病学分会. 中国高尿酸血症与痛风诊疗指南(2024版)[J]. 中华内科杂志, 2024.
[3] 徐东, 等. 痛风性关节炎/痛风石外科诊疗专家共识[J]. 中国中医骨伤科杂志, 2026, 34(2): 1-11.
[4] Sun M, Lyu Z, Wang C, et al. 2024 Update of Chinese Guidelines for Diagnosis and Treatment of Hyperuricemia and Gout Part I [J]. International Journal of Rheumatic Diseases, 2024.
[5] 金赛药业. 注射用伏欣奇拜单抗说明书. 2025.
